■ 感染科主任 蔡文石 醫師
長期照護機構的住民普遍都有多種生理機能的障礙,住民本身常有各種慢性病,以及服用多種的各類藥物;再加上機構內住民的團體活動以及和急性醫療院所之間的轉院頻繁,使各種傳染性的疾病很容易在機構內感染和擴散,因此長期照護機構的相關感染管制措施顯得非常重要。老人居住於長照護機構中,皮膚接觸性傳染病(如:疥瘡)和呼吸道傳染病(如:流感、肺結核)腸胃道傳染病(如諾羅病毒),也可能於機構內發生「群聚感染」事件,因此需加強機構內感染的監測、感染管制防護措施及照顧者知能是相當重要的。
此外,老年族群因為:營養不良、抵抗力較弱、長期放置導尿管、管灌、慢性臥床、也容易發生泌尿道感染、肺炎、褥瘡等感染。長期照護機構的住民每年更應該安排胸部X光檢查,可盡快找出結核病感染個案,避免演變成機構內的群聚事件。另外施打疫苗(如:肺炎鏈球菌疫苗,每年注射流感疫苗以避免感染傳染性疾病),也是重要的感染控制政策。
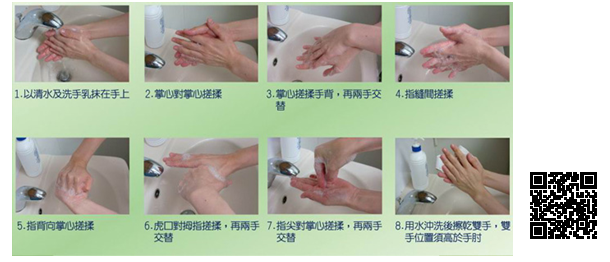
洗手、戴口罩是最重要的感控措施,至於誰要洗手?什麼時候要洗手?用什麼洗手?如何洗手?洗多久?請聽我慢慢道來,每個工作人員或訪客在接觸病人前、後都要洗手,可以用酒精(乾洗手)或洗手液加上清水(濕洗手)洗手,如有腸胃道傳染病,則使用濕洗手,洗手步驟請參照(圖)【口訣:內外夾弓大立睕(內外夾攻大力丸)】,或見本院洗手影片(QRCode)。
戴口罩主要是避免呼吸道傳染病的病人因咳嗽、打噴嚏,噴出飛沫而傳染他人,所以口罩主要是蓋住口、鼻,且主要是給病人戴的;另外口罩也可以保護醫療人員避免近距離接觸或照護住民時(1公尺以內)受到咳嗽、噴嚏或因治療產生的大顆粒飛沫的感染,以上所述使用一般外科口罩即已足夠,唯有照顧肺結核病人才需戴N95口罩。
當接觸住民之尿液、糞便、鼻腔分泌物、唾液、嘔吐物、血液、黏膜及有傷口之皮膚時或處理遭受住民之血液或體液污染過之物品時,則需戴手套,戴手套可減低工作人員手部直接接觸血液、體液、分泌物、排泄物、黏膜或不完整的皮膚而受到污染,但戴手套無法取代洗手,脫除手套後,仍需確實且正確執行洗手動作,才能保護自己免受感染。
至於如何避免病人產生肺炎、泌尿道感染及褥瘡呢?
長期臥床併有吞嚥功能不佳病人常需放置鼻胃管以供灌食,這時需注意避免吸入性肺炎發生。因病人長期臥床腸胃道蠕動功能差容易腹脹,此時灌入胃的食物容易逆流至口中,進而導致食物嗆入肺部造成吸入性肺炎。所以,建議灌食前應將病人的床頭搖高30至45度再灌食,灌食後2小時再以灌食空針回抽看看鼻胃管有無食物殘留,沒有食物殘留才可將病人放平。病人口腔需每日做清潔,如果口腔衛生不好食物殘渣、口水太多容易嗆入肺部,多次嗆入即會造成吸入性肺炎。病人如果痰變多變稠,則需加強拍背抽痰(飯後1-2小時不要拍背抽痰)。至於如何避免褥瘡則需每2小時翻身一次或使用氣墊床減少褥瘡發生。
泌尿道感染的預防首重清潔,因為泌尿道感染的細菌多是從肛門來,會陰部的清潔很重要。洗澡儘量用淋浴少泡澡,女性如廁後由前往後擦拭,以免肛門的細菌跑入尿道,多喝水、少憋尿儘量不要放導尿管,除非尿道或膀胱阻塞致無法排尿;尿失禁或併發會陰皮膚破損。如必須使用導尿管時,要如何避免感染呢?
(一) 以無菌執行放置留置導尿管,放置前後須落實手部衛生;每天評估放置留置導尿管的適應性,當病情不需要時,應儘早拔除。
(二) 留置導尿管應給予合適之固定:1.可下床活動之住民,尿管宜固定於大腿。2.臥床男住民,尿管宜固定於在下腹部。3.臥床女住民,尿管宜固定於大腿。
(三)維持密閉無菌之引流系統
不得將導尿管與引流管分離,且任何一部分均不可受汙染。
排放尿袋中之尿液,容器勿接觸到尿袋出口,且不可共同使用相關尿液收集容器,必須遵守無菌技術,傾倒完尿液後,尿袋之出口處應立即關閉。
(四)維持尿液之通暢
導尿管和引流管應避免扭轉或壓褶。
尿袋應每隔8小時或尿量超過1/2時即排放。
尿袋出口處應保持懸空,勿接觸周遭物品或地面。
尿袋需放在比膀胱低的地方,若不得不暫時將尿袋拿高,則一定要先夾住導尿管,以避免尿袋內的尿液回流入膀胱。
機構內的感染控制做的好才能保障住民權益,確實做好感染控制進而才能提昇長期照護機構相關人員基本健康的第一步。
參考文獻
1.王復德:健康照護感染管制指引。第一版。台北:時新出版有限公司,2008;257-264。
2. 長期照護機構感染管制手冊,衛生福利部疾病管制暑,2013。
 ■ 愚人之友基金會 游懿莉 居家督導員
■ 愚人之友基金會 游懿莉 居家督導員